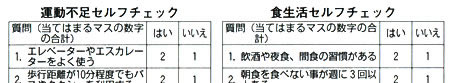
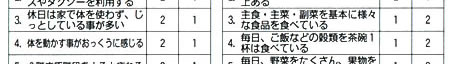
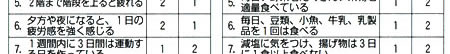
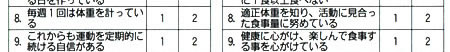
|
||||
|
|||||||||||||||||||||||||||
 NO.145���f�� NO.145���f�� |
 |
||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||
�C���^�[�t�F����������̌����Ö@ �@�b�^�̉��̎��Â͑傫�������Ö@�ƑΏǎ��Âɕ�����܂��B ����̉��̍ŐV���Ö@�Ƃ� �@�����̉�����̍d�ςɐi�s����ƁA�����┒�������������ăC���^�[�t�F�����������Ɏg���Ȃ��Ȃ�A���Â̑傫�ȖW���ɂȂ�܂��B����������̂͒��ڂɂ͊̑��̂����ł͂Ȃ��A�喬�Ƃ������ǂŊ̑��ƂȂ����Ă���v�������A���̓����������i�v�@�\�����i�j�A�����┒�������ߏ�ɔj�Č��������̌����ƂȂ�܂��B �ΏǗÖ@�͊̉��̒��É��� �@���Č����Ö@�ɑ��ΏǗÖ@�Ƃ����̂́A�C���^�[�t�F�������s�����ȕ��⍂��ҁA���̑��̎���ōR�E�C���X�Ö@���K���Ȃ����҂���ɑ��čs���A�̉�����É����a�C�̐i�s��}����悤�ɊǗ�������̂ł��B ���u�]�ڂ͏��Ȃ��̂��� �@�b�^�̍d�ςɂȂ�ƁA�N��5�����x�Ɋ̂���̔������݂��܂��B |
|||||||||||||||||||||||||||
 NO.144���f�� NO.144���f�� |
 |
||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||
| �������J�[�͑��߂Ƀ����g�Q���� �p�@�������J�[�͗v���ӂł����B �`�@�͂��B�J�[��������3���o���Ă��ǏƂ�Ȃ��A�M���o���Ȃǂ̏ꍇ�̓����g�Q�����@���Ă��������B �@�x���f�f�̌��ߎ�̓����g�Q���ʐ^�ŁA�x�ɋ�C�����܂��Ă�����A���ǂŐZ�o�t�⎾�i����j���x�ɂ��܂�Ƈ]�����ʂ�ɂ����̂Ŕ����ۂ��f��܂�����B �p�@�C��t�������T�^�I�ȏǏ�Ƃ́B �`�@�܂��A�M���o�āA�P�i�����j�ƂƂ���ႂ��o�āA�����ɂ��A���ꂵ���A���邢�Ȃǂ̏Ǐg�ݍ��킳���ċ}���ɏǏo�܂��B �@�������A�N����b�����̗L���ŕK�������T�^�I�ȏǏF�߂���Ƃ͌���܂���B �@���Ƃ��A����҂ł́A�x���̏Ǐ��ݐ��ł������茇�@�����肷�邱�Ƃ�����܂��B�H�~�����܂�Ȃ��A������茳�C���Ȃ��A����������Ȃǂ̏ꍇ�́A�x�����^���K�v������܂��B �p�@��l��炵�̂��N���Ȃǂ͏Ǐ��i�����Ȃ��B �`�@�����ł��ˁB �ǂ�ȏǏ����납��o�āA�ǂ��Ȃ������Ƃ������͂ƂĂ��厖�Ȃ�ł���B �x���̌����� �p�@�x���Ƃ͑�a�̍����ǂł����B �`�@�x���͎s���x���Ɖ@���x���ɕ��ނ���܂��B��҂͉��炩�̊�b�������������@���̕��ɍ������ċN����x���ŁA���@������Ԉȍ~�ɔ��ǂ��@�����̂ƒ�`����܂��B �@�s���x���ɂ͍ې��x���Ɣ��^�x���ɕ�����܂��B�O�҂̌����ƂȂ�̂��x�����ہA�C���t���G���U�ہA���F�u�h�E���ہA�N���u�V�F���A���W�I�l���Ȃǂ̔������ł��B �@�x���͂��������ۂ��x�ɓ����ĉ��ǂ��N���������̂ŁA�x���̑����̓J�[��C�ǎx���̉��ǂ������点�����̂ł��B �x���̎��ÂƗ\�h�� �p�@�܂����ɂȂ����x�͌��ɖ߂���̂ł����B �`�@���݂͍R���������i�����Ă���̂ŁA�x�������Ȃ��Ă��邩��Ɛ�]�I�ɂȂ邱�Ƃ͂���܂���B�Б��̔x��3��1�ȏエ�������Əd�ǂł��B�R�������ŋۂ��E�����Â��s���܂��B �@�Ƃ͂����Ă��\�h�ɏ��鎡�Â͂���܂�����퐶���ł͎�A�������A�}�X�N�A���o�P�A�i���������s���ă��̒��𐴌��Ɂj�ȂǂŊ����o�H����������x�ւ̕a���̔������̐N����}����厖�ł��B �@���ɍ���ҁA�]�[�ǂ�F�m�ǂȂǂŁA�m�h�̋ؓ����}�q���Ă����肷��ƃm�h�̓������X���[�X�ɂ��������H�����C�ǂɓ���₷���̂Œ��ӂ��K�v�ł��B �@���Ƃ����Ă��A�l�̒�R�͂�����̂���Ԃ̗\�h�ł��B |
|||||||||||||||||||||||||||
 NO.143���f�� NO.143���f�� |
 |
||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||
| ��זE�͍Đ����Ȃ��זE
�p�@�q�U���ɂ��A�ҁi���j�߂��ɂ��ȂǂŁA���A�����Ƃ��������퓮�삪����ɂȂ�Ƃ����̂́B �p�@�q�U��Ҋ߂Ƀg���u���������̂́A���ꂾ�����S��������₷�����߂ł����B �p�@��͑厖�Ɏg��Ȃ�������Ȃ��̂ł��ˁB��ɂ����Ƃ������ƂŃO���R�T�~����R���h���C�`���Ȃǂ̌��N�H�i���o����Ă��܂��ˁB �p�@��͂�̏d�����炵�ĕ��S���y������̂���ԂȂ̂ł��傤���A�Ȃ��Ȃ��₹���Ȃ��B �p�@�n�r�ɂȂ��ă��`���`�����ɂȂ�قǐi�s���Ă����Ǝ�p�Ƃ������ƂɁB �p�@�̂́A�Ҋ߂ɋ߂���ڍ��̍��܂�A�ό`���Ҋߏǂ͐Q������ɂȂ薽�Ƃ�̕a�C�Ƌ�����Ă��܂������B �p�@�l�H�ߒu����p�ōł��C�����Ă����邱�Ƃ́B |
|||||||||||||||||||||||||||
 NO.142���f�� NO.142���f�� |
 |
||||||||||||||||||||||||||
�p�@�p�[�L���\���a�̓T�^�I�ȏǏ�́H �p�@�����͉��ł����H �p�@�ǂ̂悤�ɂ��Đf�f����̂ł����B �p�@���Â̓h�p�~���n�̓�����ŏǏ�����P���钚�Ƃ��ړI�ł����B �p�@��p������A���Ȃ��̋�ʂ͂ǂ��ɁB �p�@���e���W�A�a�@�ł͉����n�r���e�[�V�����a����95��������͂����Ă��܂����A�p�[�L���\���a�̊��҂�������@����Ă��܂����B |
|||||||||||||||||||||||||||
 NO.141���f�� NO.141���f�� |
 |
||||||||||||||||||||||||||
���N�`���Ƃ͗\�h�ڎ�Ɏg���� �@�܂��A���N�`���Ƃ́A�C���t���G���U��͂����ȂNJ����ǂ̌����ƂȂ�E�C���X��ۂȂǂ̕a���́A�őf�̗͂���߂ĕa�������Ȃ�������t�̂��Ƃł��B���̃��N�`����̂ɐڎ킵�āA���̕a�C�ɑ����R�́i�Ɖu�j������̂��\�h�ڎ�ŁA�̂ɐN�����Ă����E�C���X��ۂȂǂٕ̈��̓�����̂��o���A���ۂɈٕ����̂ɐN�������ۂɂ��ٕ̈��ɍ������R�̂��Y�o���A�ٕ��̊�����h���A�r�����铭��������̂ł��B �q�{��̎�Ȍ����� �@�q�{��̌����́A�q�g�p�s���[�}�E�C���X�i�g�o�u�j�̊����ŁA�����ɂ���ӂƔS���̐ڐG�Ŋ������܂��B�g�o�u�́A�����o���̂��鏗����80���͈ꐶ�Ɉ�x�͊�������Ƃ�����������ӂꂽ�E�C���X�ŁA�����Ȃ�N�ł��N���肤��a�C�Ȃ̂ł��B �����g�o�u��\�h���郏�N�`�� �@�����g�o�u�́A�������Ă��قƂ�ǎ��R�ɔr������A�q�{��ǂ���̂�0�E15���Ɛ��肳��Ă���̂ł����A���x�ł���������̂ň��S�ł��܂���B
|
|||||||||||||||||||||||||||
 NO.139���f�� NO.139���f�� |
 |
||||||||||||||||||||||||||
�^���ƐH���� ���^�{�����ėǂ��ł��傤�I�ł͂Ȃ����R �@���^�{�Ƃ́A�����̒��Ԗ��ɂւ�����������b�̂��ƁB������������⏗���ɑ����牺���b���̑S�̂Ɉ��e�����y�ڂ��܂��B �ł�…… �ǂ������炢���́H �@�܂��A�₹�邱�Ƃł��B
|
|||||||||||||||||||||||||||
copyright (C) YUUGISHA.
CO.,LTD All Rights Reserved |
about us/����o�� |